各有關單位:
各有關單位:
國家藥品監督管理局
醫療器械技術審評中心
2023年10月10日
如需下載原文請掃描下方二維碼

本指導原則旨在指導注冊申請人建立醫療器械人因設計過程和準備醫療器械人因設計注冊申報資料,同時規范醫療器械人因設計技術審評要求。
本指導原則是對醫療器械人因設計的一般要求。注冊申請人需依據產品具體特性和風險程度確定本指導原則具體內容的適用性,若不適用詳述理由。注冊申請人也可采用其他滿足法規要求的替代方法,但需提供詳盡的支持資料。
本指導原則是在現行法規、強制性標準體系以及當前科技能力、認知水平下制定的,隨著法規、強制性標準體系的不斷完善以及科技能力、認知水平的不斷發展,本指導原則相關內容也將適時調整。
本指導原則是供注冊申請人、審評人員和檢查人員使用的指導文件,不涉及行政審批事項,亦不作為法規強制執行,應在遵循相關法規的前提下使用本指導原則。
本指導原則是醫療器械人因設計的通用指導原則,其他醫療器械指導原則可在本指導原則基礎上結合具體情況進行有針對性的調整、修改和完善。
一、適用范圍
本指導原則適用于第二類、第三類醫療器械人因設計的注冊申報,不適用于體外診斷試劑。注冊申請人可參照本指導原則要求開展全部醫療器械的人因設計工作。
二、主要概念
(一)人因設計和可用性
從醫療器械安全有效性評價角度出發,本指導原則所述人因設計是指綜合運用關于人類的解剖、生理、心理、行為、文化等方面能力與限制的人因工程知識來設計開發醫療器械,以增強醫療器械的可用性。人因工程亦稱可用性工程、人機工效學/人體工程學,人因工程知識包括但不限于身體、感知、認知、行動等方面知識。
可用性(Usability)是指預期用戶在預期使用場景下正常使用醫療器械時,保證醫療器械安全有效使用的用戶接口易用特性。易用特性包括但不限于易讀性、易理解性、易學習性、易記憶性、易操作性、用戶差錯防御性等特性。本指導原則所述可用性僅限于與醫療器械安全有效使用相關的用戶接口特性,注冊申請人可參考本指導原則設計開發其他用戶接口特性,如用戶滿意度、使用意愿等。
(二)用戶、使用場景和用戶接口
用戶、使用場景和用戶接口是人因設計的三個核心要素。
1.用戶
用戶是指注冊申請人所規定的醫療器械操作人員,如醫務、患者、家庭護理、清潔、運輸、安裝、維修、處置等人員。用戶通常可分為多個用戶組,用戶組即具有某一用戶特征的用戶人群。用戶特征用于反映用戶組自身在解剖、生理、心理、行為、文化等方面的獨特性,包括但不限于用戶人群的人口統計學(如性別、年齡)、人體測量學(如身高、體重、力量)、能力(如感知、認知、行動)、文化(如社會關系、職業傳統、語言)等方面特征以及知識水平、職業技能、工作經驗、培訓程度等方面要求。
用戶若為或含有兒童、老人、孕婦以及殘障人士等特殊人群,由于其用戶特征與普通人群存在較大差異,故需考慮可及性要求。同時,亦需綜合考慮用戶在健康、疾病、服藥等不同狀態下的能力及其限制,必要時明確用戶限制。
注冊申請人需根據醫療器械用戶特征情況規定用戶/用戶組要求。本指導原則重點關注醫務、患者、家庭護理等操作醫療器械實現其預期用途的用戶/用戶組,包括醫療器械消毒滅菌操作人員,暫不考慮清潔、運輸、安裝、維修、處置等操作人員,待時機成熟時納入考量。不過注冊申請人需考慮全部用戶/用戶組的人因設計要求。
2.使用場景
如圖1所示,使用場景是指注冊申請人所規定的醫療器械實際使用的場景因素,包括使用環境和操作任務。使用環境是指用戶操作醫療器械的實際環境,又可分為使用場所、環境條件,其中使用場所包括門診室、急診室、手術室、病房、救護車、家庭、公共場所等情況,環境條件包括空間、照明、溫度、濕度、氣壓、潔凈度、噪聲、振動、輻射等情況。操作任務是指用戶操作醫療器械以實現特定目標的行動或行動序列,本指導原則重點關注醫療活動相關操作任務,暫不考慮清潔、運輸、安裝、維修、處置等操作任務(醫療器械安全標準若有相應要求除外),待時機成熟時納入考量。不過注冊申請人需考慮全部操作任務的人因設計要求。
操作任務從不同角度出發有不同分類方法。從風險角度可分為關鍵任務和非關鍵任務,關鍵任務是指用戶行動或行動缺失可能導致嚴重傷害或死亡的操作任務,反之即為非關鍵任務。從操作緊迫性角度可分為緊急任務和非緊急任務,緊急任務是指需要用戶立刻執行的操作任務,反之即為非緊急任務。從操作頻率角度可分為常用任務和非常用任務,常用任務是指用戶經常使用的操作任務,反之即為非常用任務。關鍵任務、緊急任務和常用任務相互關系如下:緊急任務通常屬于關鍵任務,常用任務與關鍵任務、緊急任務存在交集,某一特定操作任務可以同時為上述二種或三種任務。本指導原則關注醫療器械潛在使用風險,故以關鍵任務作為操作任務分類主線,兼顧緊急任務和常用任務,即重點關注兼為緊急任務、常用任務的關鍵任務。
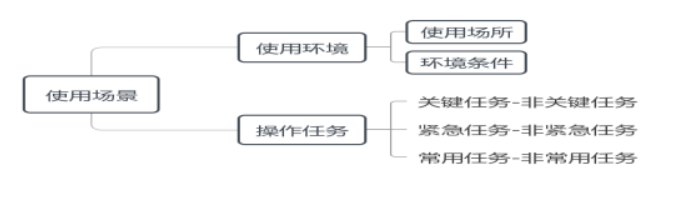
圖1:使用場景
注冊申請人需規定醫療器械關于使用場所、環境條件和操作任務的要求,并識別關鍵任務及其風險,特別是兼為緊急任務、常用任務的關鍵任務。
3.用戶接口
用戶接口(又稱用戶界面)是指用戶與醫療器械人機交互的全部對象及方式,包括醫療器械的形狀尺寸重量、顯示反饋、連接組裝、操作控制、說明書與標簽、包裝、用戶培訓材料等。
注冊申請人需以操作任務為導向,結合用戶、使用場所、環境條件進行用戶接口設計。
(三)醫療器械使用情況和用戶操作情形
1.醫療器械使用情況
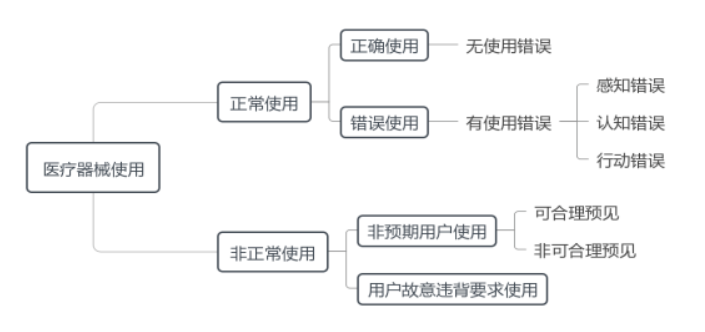
如圖2所示,醫療器械使用情況可分為正常使用和非正常使用,其中正常使用是指用戶按照說明書要求及常識慣例操作醫療器械,反之即為非正常使用。
正常使用從使用結果角度可分為正確使用和錯誤使用,其中正確使用是指沒有錯誤使用的正常使用,其產生的風險均可接受;錯誤使用是指用戶行動或行動缺失導致異于注冊申請人或用戶所預期的醫療器械響應,其可能降低醫療器械的有效性或者產生不可接受的風險,導致患者、用戶或相關人員受到傷害或死亡。
使用錯誤是指可能導致錯誤使用的潛在根源,可分為感知錯誤、認知錯誤和行動錯誤。其中,感知錯誤是指用戶對視覺、聽覺、觸覺等信息感知失效所致的使用錯誤,如看錯輸出結果單位、未聽到報警聲音等;認知錯誤是指用戶對知識、規則、信息存在記憶、理解等認知失效所致的使用錯誤,如漏記手術操作步驟、誤解符號含義等;行動錯誤是指用戶操作失誤、不當等行動失效所致的使用錯誤,如按錯控制按鈕、按壓力度不夠而未激活等。
非正常使用包括非預期用戶使用、用戶故意違背要求使用或二者兼而有之等情況,其中非預期用戶使用可分為可合理預見、非可合理預見兩種情況。
雖然注冊申請人可參考本指導原則識別醫療器械非正常使用的風險,但本指導原則僅限于醫療器械正常使用的風險考量,同時從風險管理角度考慮可合理預見非預期用戶使用的風險,如供成人使用的家用醫療器械需考慮兒童使用風險。
2.用戶操作情形
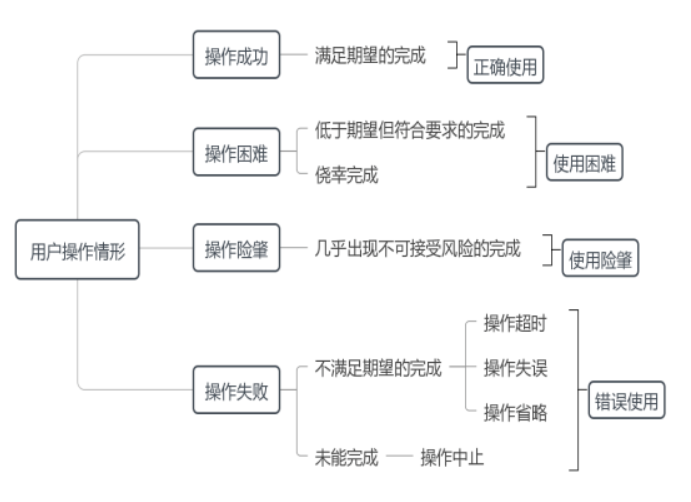
如圖3所示,用戶實際使用醫療器械的操作情形較為復雜,本指導原則根據操作任務完成程度將其分為操作成功、操作困難、操作險肇、操作失敗。
操作成功是指滿足期望的操作任務完成,屬于預期的正確使用。操作困難是指低于期望但符合要求的操作任務完成,如操作時間較長或效率較低,亦含僥幸完成操作任務,屬于非預期的正確使用,即使用困難,需要根據具體情況加以改進。操作險肇是指幾乎出現不可接受風險的操作任務完成,如用戶未按使用警示操作,但及時采取糾正措施使得沒有發生錯誤使用,或者及時采取補救措施使得錯誤使用沒有導致傷害,是操作困難的特殊情形,屬于非預期的正確使用,即使用險肇(Close call),需要采取預防措施以控制潛在使用風險。操作失敗是指不滿足期望的操作任務完成或者未能完成操作任務,包括操作超時、操作失誤、操作省略、操作中止等情形,這些情形可能同時發生,均屬于錯誤使用,需要采取糾正措施以降低使用風險。因此,醫療器械實際使用情況可細分為正確使用、使用困難、使用險肇、錯誤使用。
注冊申請人需基于醫療器械實際使用情況,結合用戶和使用場景,采取相應措施加強用戶接口設計,保證醫療器械使用的安全有效性。
三、基本原則
(一)人因設計定位
醫療器械在使用階段需要人機交互方能實現其預期用途,人機交互核心問題在于用戶接口設計能否保證醫療器械使用的安全有效性。因此本指導原則聚焦于醫療器械的用戶接口設計問題,從醫療器械設計開發角度考慮人因設計相關要求。
醫療器械人因設計是醫療器械安全有效性的重要組成部分,需基于醫療器械的預期用途、使用場景、核心功能分析并控制醫療器械使用風險,結合用戶和使用場景開展用戶接口設計,不能脫離安全有效性孤立進行人因設計。
(二)使用風險導向
醫療器械人因設計若存在問題將不利于人機交互,可能產生使用風險,影響到醫療器械使用的安全有效性。同時,醫療器械不良事件和召回數據也表明醫療器械使用問題較為突出,使用風險不容忽視,主要原因在于醫療器械人因設計存在問題。因此,醫療器械需要加強人因設計,特別是在采用全新使用方式、學習曲線長、非專業用戶使用、生命支持、藥械聯用、急救、家用、適用于脆弱人群(如兒童、孕婦、老人)等情況下。
考慮到使用風險所致傷害發生概率在執行層面難以統計,故將醫療器械使用風險按傷害嚴重度分為高、中、低三個級別,分別指錯誤使用可能導致嚴重傷害或死亡、可能導致輕微傷害、不可能導致傷害。根據關鍵任務的定義,高使用風險醫療器械含有關鍵任務,中、低使用風險醫療器械不含關鍵任務。
醫療器械使用風險級別可通過風險管理進行判定,原因在于醫療器械使用風險是醫療器械風險管理的重要組成部分。風險管理所定義的風險等級與本指導原則所述醫療器械使用風險級別可以不同,不過二者存在對應關系,因此可根據風險管理所定義的風險等級來判定醫療器械使用風險級別,但需在采取風險控制措施之前進行判定。
值得注意的是,高使用風險醫療器械屬于高風險醫療器械(可能導致嚴重傷害或死亡的醫療器械),但高風險醫療器械并非都是高使用風險醫療器械,若其采用全新使用方式、學習曲線長、非專業用戶使用通常屬于高使用風險醫療器械,即高風險醫療器械若含有關鍵任務則為高使用風險醫療器械。
同時,醫療器械使用風險級別還可通過同類醫療器械上市后不良事件和召回情況進行判定,即同類醫療器械上市后發生與用戶使用和/或用戶接口設計相關的嚴重不良事件或一級召回屬于高使用風險,發生不良事件或二級召回屬于中度使用風險,未發生不良事件且僅發生三級召回或無召回屬于低使用風險。
醫療器械人因設計需結合用戶、使用場景和用戶接口開展風險管理,采用失效模式與效應分析(FMEA)、故障樹分析(FTA)等風險分析方法及其衍生方法,通過用戶接口設計(首選)、防護措施、安全信息等風險控制措施將醫療器械使用風險降至可接受水平,必要時開展用戶培訓,特別是對高使用風險醫療器械。
考慮到行業實際情況,高使用風險醫療器械當前僅限于部分第三類醫療器械,詳見附件1;未在醫療器械分類目錄的全新第三類產品可根據上述方法判定其使用風險級別。
(三)全生命周期管理
醫療器械全生命周期均需考慮人因設計要求。上市前將人因設計納入醫療器械設計開發和風險管理過程,識別可預見的使用風險并將其降至可接受水平。上市后結合醫療器械使用問題(含不良事件和召回,下同),識別前期未預見的使用風險并改進人因設計,進一步提高醫療器械使用的安全有效性。
醫療器械人因設計是一個反復迭代、逐步細化的過程,注冊申請人需在質量管理體系設計開發程序的框架下開展人因設計可追溯性分析,即識別、追蹤并分析人因設計的輸入、輸出、驗證、確認、風險管理之間的關系,人因設計更改亦需開展人因設計可追溯性分析。
綜合考慮行業發展水平和使用風險分級管理導向,醫療器械使用風險級別不同,其人因設計的生命周期質控要求和注冊申報資料要求亦不同。注冊申請人需基于風險管理,結合同類醫療器械上市后不良事件和召回情況,依據風險從高原則綜合判定醫療器械使用風險級別,并采取與之相適應的生命周期質控措施:高使用風險醫療器械原則上需開展完整人因設計生命周期質控工作,中、低使用風險醫療器械可基于風險管理過程開展人因設計生命周期質控工作。高使用風險和中、低使用風險醫療器械注冊申報資料的差異詳見第八章。
四、人因設計過程
醫療器械人因設計是醫療器械設計開發的重要組成部分,注冊申請人需在質量管理體系設計開發過程的框架下建立充分、適宜、有效的人因設計過程。人因設計過程包括用戶接口的需求分析、設計、實現、驗證、確認、更改等活動,風險管理和可追溯性分析貫穿于其中,且每個活動均需形成相應人因設計文檔。
人因設計的需求分析活動是指從用戶接口概念定義到形成用戶接口需求規范的全部活動。基于用戶接口需求調研、前代醫療器械用戶接口設計以及同類(含前代,下同)醫療器械上市后使用問題等情況,明確醫療器械的預期用途、適用人群、用戶組、用戶特征、使用場所、環境條件、人機交互方式、操作任務,識別關鍵任務并開展風險分析,確定用戶接口的技術特征及其使用錯誤,形成用戶接口需求規范。根據用戶接口需求規范建立用戶接口確認計劃。可追溯性分析此時追溯用戶接口需求與產品需求、用戶接口需求與風險分析的關系。
人因設計的設計活動是指從用戶接口需求規范到形成用戶接口設計規范的全部活動。基于用戶接口需求規范確定用戶接口技術特征的實現方案以及使用錯誤的風險控制措施,包括說明書與標簽、用戶培訓材料,形成用戶接口設計規范。根據用戶接口設計規范建立用戶接口驗證計劃。可追溯性分析此時追溯用戶接口設計與用戶接口需求、用戶接口設計與風險控制的關系。
人因設計的實現活動是指基于用戶接口設計規范實現用戶接口的全部活動,包括說明書與標簽、用戶培訓材料。人因設計實現活動需結合風險管理予以實施。
人因設計的驗證活動是確保用戶接口符合用戶接口設計規范的全部活動。人因設計驗證活動基于用戶接口驗證計劃形成用戶接口驗證報告。可追溯性分析此時追溯用戶接口驗證與用戶接口設計、用戶接口驗證與風險管理的關系。人因設計驗證具體要求詳見第五章。
人因設計的確認活動是確保用戶接口滿足用戶需求的全部活動。人因設計確認活動基于用戶接口確認計劃形成用戶接口確認報告,并確保綜合剩余使用風險均可接受。可追溯性分析此時追溯用戶接口確認與用戶接口需求、用戶接口確認與風險管理的關系。人因設計確認具體要求詳見第五章。
人因設計的更改活動包括用戶接口更改請求評估、更改策劃、更改實施、驗證、確認、風險管理、可追溯性分析、文檔控制等活動。
醫療器械人因設計過程可根據醫療器械相關設計開發活動的具體情況選擇適宜的人因工程方法及其組合,人因設計常用方法詳見附件2,人因設計基本要素詳見附件3。
五、人因設計驗證與確認
人因設計驗證與確認是醫療器械設計驗證與確認的重要組成部分,即人因設計驗證屬于設計驗證,人因設計確認屬于設計確認。從人因工程角度出發,人因設計驗證又稱為形成性評價,包括從用戶接口概念定義到用戶接口設計基本定型的全部質量保證活動,是人因設計確認的基礎。人因設計確認又稱為總結性評價,用于確保已設計定型的用戶接口滿足用戶需求,且綜合剩余使用風險均可接受。
若適用,人因設計驗證與確認需涵蓋特殊用戶人群和特殊使用環境,詳見附件3。
(一)形成性評價
形成性評價可采用或組合采用專家評審、認知走查、形成性可用性測試等方法,詳見附件2。
形成性可用性測試即人因設計驗證測試,注冊申請人可采用模擬測試(基于模擬使用場景、基于自建可用性實驗室)、對比測試(基于已上市同類醫療器械)等方法,也可委托第三方可用性實驗室(含檢測機構、高校、研究機構等)開展模擬測試。
形成性可用性測試的參與人員數量根據相關研究結果,通常設定為每個用戶組5至8人,能夠發現多數使用錯誤。可開展多次形成性可用性測試,每次可選擇不同可用性測試方法,并可根據具體情況確定測試參與人員數量。
形成性可用性測試需制定測試計劃,依據測試計劃開展測試,并形成測試報告。需考慮測試的目的、參與人員、對象、方法、任務、實施、數據收集、結果分析等要求,根據測試所發現的使用錯誤、使用困難、使用險肇,結合風險管理采取相應風險控制措施改進用戶接口設計。
(二)總結性評價
總結性評價可采用或組合采用總結性可用性測試、等效醫療器械對比評價等方式。原則上,全新產品(無產品上市或安全有效性尚未在醫療實踐中得到充分證實)采用總結性可用性測試方式,成熟產品(安全有效性已在醫療實踐中得到充分證實)可采用等效醫療器械對比評價方式。
1.總結性可用性測試
總結性可用性測試即人因設計確認測試,注冊申請人可采用模擬測試(基于模擬使用場景、基于自建可用性實驗室)、現場測試(基于真實使用場景)等方法,也可委托第三方可用性實驗室(含檢測機構、高校、研究機構等)開展模擬測試。
總結性可用性測試的參與人員數量需統計計算,相關研究結果表明15人、20人、30人可分別發現至少90%、95%、97%的使用錯誤。因此,總結性可用性測試每個用戶組的測試參與人員數量不少于15人。
總結性可用性測試基于人因設計定位,確保測試參與人員均為預期用戶且涵蓋全部關鍵任務涉及的用戶組,用戶接口已設計定型,測試環境與真實使用環境相同或等同,全部關鍵任務均已納入。
總結性可用性測試需考慮測試參與人員的背景,利益相關人員不得作為測試的參與人員、分析與評估人員,即注冊申請人的產品設計開發人員不能作為模擬測試、現場測試的參與人員、分析與評估人員,注冊申請人及其利益相關方的員工不能作為模擬測試的參與人員、分析與評估人員。
為保證受試者安全,現場測試可能無法納入全部關鍵任務,需考慮關鍵任務的測試選擇以及未測關鍵任務補充測試的方法和要求,并予以記錄;建議考慮測試參與機構地域分布的多樣性和代表性。
總結性可用性測試過程通常包括測試計劃制定、測試參與人員招募與培訓、測試實施、測試數據收集、測試結果分析、測試報告撰寫等活動。
測試計劃以關鍵任務為導向,特別是兼為緊急任務、常用任務的關鍵任務,明確測試通過/失敗準則,涵蓋說明書與標簽、用戶培訓材料測試要求。
測試參與人員招募需考慮人員入排問題,根據用戶/用戶組的用戶特征選擇測試參與人員,經常參加同類醫療器械或同一注冊人所屬醫療器械可用性測試的參與人員原則上予以排除。測試參與人員培訓需基于醫療器械產品特性考慮培訓的內容和要求,特別是學習曲線長的醫療器械可能需要開展多次培訓;若無需開展測試參與人員培訓則需說明原因并予以記錄。
測試數據包括觀測數據、訪談數據。其中,觀測數據源自測試參與人員操作行為的記錄(含圖片、視頻等),可基于測試參與人員隱私保護考慮對相關記錄進行適當處理,但需保證操作行為記錄的完整性;訪談數據源自測試參與人員關于產品操作、使用知識的問答記錄,問答需包含開放式問題。使用知識需特別關注知識任務,如說明書與標簽的使用警示,其無法通過觀測方式予以評價,故采用訪談方式。
測試報告包括但不限于測試目的、測試參與人員、測試對象、測試方法、測試任務、測試結果分析、測試計劃偏離、結論等內容。其中,測試參與人員明確人員的數量和背景,測試對象提供產品基本信息和實物圖片,測試方法列明測試所用設備和軟件工具,測試任務明確測試的項目、流程、結果并提供測試圖片,測試結果分析結合測試數據分類描述每個使用錯誤、使用困難、使用險肇的發生頻率、潛在傷害、使用錯誤類型(感知錯誤、認知錯誤、行動錯誤)及危險源、風險控制措施、綜合剩余風險。
總結性可用性測試若測試結果不符合測試通過準則要求,則需分析并確定測試失敗的原因及其影響,考慮重新開展總結性可用性測試的范圍和內容,并予以記錄。若總結性可用性測試出現風險不可接受的使用錯誤,則需針對上述使用錯誤實施人因設計更改活動,并開展補充性總結性可用性測試或者重新開展總結性可用性測試,此時需考慮測試參與人員的選擇問題。
2.等效醫療器械對比評價
本指導原則所述等效醫療器械是指與申報醫療器械在預期用途、適用人群、用戶組、用戶特征、使用場所、環境條件、關鍵任務、人機交互方式、用戶培訓等方面基本等同且已在境內注冊上市的同類醫療器械。
等效醫療器械對比評價可參考同品種對比臨床評價方式予以開展。首先結合上述判定要素選定申報醫療器械的等效醫療器械,然后基于上述判定要素逐項進行對比。若二者無差異,結合全球主要醫療器械不良事件、召回數據庫和國內外文獻綜述開展同類醫療器械上市后使用問題分析,若無新增使用風險采用等效醫療器械在境內注冊上市所用的總結性評價資料作為支持證據;若有新增使用風險,除以上工作外還需開展申報醫療器械針對新增使用風險的總結性評價資料。
若二者有差異,開展同類醫療器械上市后使用問題分析,若無新增使用風險采用等效醫療器械在境內注冊上市所用的總結性評價資料作為支持證據,并提交申報醫療器械針對差異的總結性評價資料;若有新增使用風險,除以上工作外還需開展申報醫療器械針對新增使用風險的總結性評價資料。
等效醫療器械對比評價需形成報告,包括但不限于評價的目的、對象、路徑、支持證據、結論以及評價人員簡歷等內容。其中,評價對象提供產品基本信息和實物圖片,評價路徑包括等效醫療器械對比分析、同類醫療器械上市后使用問題分析,支持證據詳見表1,評價人員需具備人因設計相關知識和工作經驗,建議優先考慮醫療器械人因設計專業人士。
等效醫療器械總結性評價資料若因法規前期未作要求而無法提供,則可提供等效醫療器械上市后使用問題分析報告,并可與其同類醫療器械上市后使用問題分析報告合并。
同類醫療器械上市后使用問題分析報告需考慮檢索的范圍、時效性和個案情況等問題。檢索范圍參照同品種對比臨床評價相應要求,但需考慮不良事件和召回分級的國家差異;檢索時效性根據同類醫療器械上市時間和產品特性予以考慮,一般為近十年;個案情況可予以排除,但需提供詳實的數據分析。
若無等效醫療器械、等效醫療器械對比評價無法開展或證據不足,則需采用總結性可用性測試方式進行總結性評價。
六、技術考量
(一)臨床試驗
考慮到臨床試驗受試者權益保護要求,人因設計確認測試(即總結性可用性測試)某些關鍵任務測試項目可能會導致受試者受到嚴重傷害或死亡,不能在臨床試驗中予以執行。同時,人因設計確認測試對于測試參與人員數量有明確要求,臨床試驗參與人員數量不一定能夠滿足相應要求。因此,臨床試驗通常情況下不能完全替代人因設計確認測試,但可作為人因設計確認測試的支持和補充。
在特殊情況下,臨床試驗可用作人因設計確認測試。高使用風險醫療器械關鍵任務的風險均已采取控制措施降至可接受水平,中、低使用風險醫療器械無關鍵任務,相應臨床試驗若能保證參與人員數量達到要求則可用作人因設計確認測試。
注冊申請人可根據自身質量管理體系設計開發程序要求,確定人因設計確認測試與臨床試驗的時序關系和評價側重。
(二)進口醫療器械
考慮到進口醫療器械在用戶和使用場景方面均存在中外差異,原有用戶接口設計未必能夠保證醫療器械在中國使用的安全有效性,同時需要考慮中外人因設計注冊申報要求的差異,包括用戶范圍、操作任務范圍、關鍵任務類型、總結性可用性測試參與人員數量等方面。因此,進口醫療器械原則上需基于使用風險級別在中國開展相應人因設計確認工作,除非提供數據詳實的支持材料證實中外差異對于人因設計確認無顯著影響。
對于高使用風險醫療器械,注冊申請人需結合用戶、使用場景和注冊申報要求開展中外人因設計差異分析,若中外差異對于人因設計確認影響的風險可接受,則在人因設計研究報告(詳見第七章)驗證與確認部分提交境外上市總結性評價資料、同類醫療器械上市后使用問題分析報告、中外人因設計差異分析報告。反之,若中外差異對于人因設計確認影響的風險不可接受,則仍需在中國(或基于中國的用戶、使用場景和注冊申報要求)開展針對中外差異或者完整的人因設計再確認工作,并在人因設計研究報告驗證與確認部分提交境外上市總結性評價資料、同類醫療器械上市后使用問題分析報告、中外人因設計差異分析報告以及相應人因設計再確認資料。
對于中、低使用風險醫療器械,注冊申請人提交使用錯誤評估報告(詳見第七章)、境外上市總結性評價資料即可。
(三)現成用戶接口
現成用戶接口是指注冊申請人未進行(含無法證明)完整人因設計生命周期控制的用戶接口。使用現成用戶接口需在醫療器械人因設計過程中明確質控要求,結合其全球上市后使用問題考慮需求分析、驗證、確認、風險管理、可追溯性分析等活動要求,并在人因設計文檔中予以記錄,以備體系核查或注冊使用。
醫療器械可使用多個現成用戶接口,需在確認每個現成用戶接口安全有效性的基礎上,從醫療器械產品整體角度確認全部用戶接口(含自研用戶接口、現成用戶接口)的安全有效性。此時,每個現成用戶接口的安全有效性可參照等效醫療器械對比評價方式進行確認,重點分析現成用戶接口的上市后使用問題。
注冊申請人可全部使用現成用戶接口,亦可部分使用現成用戶接口,即自研用戶接口與現成用戶接口相結合,此時自研部分參照自研用戶接口要求,現成部分參照現成用戶接口要求。
對于組合使用,即有源主機與有源附件、有源設備與無源耗材、有源設備與試劑盒聯合使用方能實現預期目的,注冊申請人需從醫療器械系統層面整體進行人因設計確認,在各自注冊單元中提交醫療器械系統的人因設計研究資料。
注冊申請人可根據人因工程、可用性工程、人機工效學/人體工程學、職業安全相關國際、國家和行業標準進行醫療器械人因設計,相關標準可分為過程標準、產品標準、安全標準和基礎標準。
可依據相應過程標準規范醫療器械人因設計過程,并根據醫療器械設計開發具體情況選擇適宜的人因設計方法及其組合。有些醫療器械產品標準已含有用戶接口要求,如連接、控制等,可參考相應產品標準的適用要求進行醫療器械人因設計。有些醫療器械安全標準也含有人因設計要求,如報警、家庭護理環境、緊急醫療服務環境、生理閉環控制等并列安全標準和呼麻類設備、監護類設備等專用安全標準,需考慮相應安全標準的適用性。此外,亦可參考符號、標識等基礎標準進行醫療器械人因設計。
醫療器械人因設計更改需按照質量管理體系要求,開展與之相適應的驗證與確認活動,同時評估其對醫療器械安全有效性的影響。
醫療器械的用戶、使用場景、用戶接口發生實質性更改通常會涉及醫療器械適用范圍、結構組成、產品技術要求等注冊證載明事項的一項或多項變更,應申請變更注冊。若未發生實質性更改,通過質量管理體系進行控制,同時形成相應評估文檔,包含人因設計更改情況、使用風險管理情況等內容,以備體系核查或變更注冊使用。
醫療器械人因設計更改若涉及使用風險級別的更改,則需按照更改后的使用風險級別提供相應人因設計注冊申報資料。
七、人因設計研究資料
(一)人因設計研究報告
人因設計研究報告適用于高、中、低使用風險醫療器械,包括基本信息、使用風險級別、核心要素、人因設計過程、需求規范、使用風險管理、驗證與確認、可追溯性分析、結論等內容。
1.基本信息
明確申報醫療器械的名稱、型號規格、預期用途、適用人群。
2.使用風險級別
明確申報醫療器械的使用風險級別(高、中、低),并詳述判定理由(詳見第三章)。
3.核心要素
明確申報醫療器械的用戶、使用場景、用戶接口。其中,用戶詳述用戶組設置情況及相應用戶特征。使用場景在詳述使用場所、環境條件的基礎上,重點闡述關鍵任務(若兼為緊急任務、常用任務需注明)的操作序列、預期結果。用戶接口詳述人機交互方式,提供用戶接口圖示及注釋。
若有多個型號規格,詳述在核心要素方面的差異,并開展差異影響評估。
4.人因設計過程
提供申報醫療器械的人因設計過程流程圖,并依據流程圖詳述人因設計過程各個活動的內容和要求,提供人因設計文檔(可用性工程文檔)索引表。
若有,可提供人因設計相關過程標準核查表,用于替代相應描述。
5.需求規范
提供申報醫療器械的用戶接口需求規范文檔,若無單獨的用戶接口需求規范文檔,可提供產品需求規范文檔并注明用戶接口需求所在位置。
6.使用風險管理
提供申報醫療器械采取風險控制措施前后的使用風險矩陣匯總表,以及使用風險管理文檔。若無單獨的使用風險管理文檔,可提供產品風險管理文檔并注明使用風險所在位置。
使用風險管理文檔需結合同類醫療器械上市后使用問題的分析,涵蓋申報醫療器械全部已知使用錯誤的風險分析及其風險控制措施,確保綜合剩余使用風險均可接受。
7.驗證與確認
簡述申報醫療器械人因設計驗證與確認(即形成性評價和總結性評價)相關活動的內容和要求。
人因設計確認若采用總結性可用性測試方式則提交總結性可用性測試計劃與報告,若采用等效醫療器械對比評價方式則提交等效醫療器械對比評價報告。相關報告具體內容詳見第五章。
8.可追溯性分析
提交申報醫療器械的人因設計可追溯性分析報告,即追溯用戶接口的需求、設計、驗證與確認、風險管理的關系表。
若無單獨的人因設計可追溯性分析報告,可提供產品設計可追溯性分析報告并注明人因設計可追溯性分析所在位置。
9.結論
簡述申報醫療器械的人因設計過程和結果,說明使用錯誤對于用戶的影響情況以及綜合剩余風險是否均已降至可接受水平,判定其用戶接口安全有效性是否滿足要求。
若使用現成用戶接口,在核心要素、人因設計過程、需求規范、使用風險管理、驗證與確認、可追溯性分析中予以說明。
(二)使用錯誤評估報告
使用錯誤評估報告用于細化風險管理報告關于可用性方面的內容,僅適用于中、低使用風險醫療器械,包括基本信息、使用風險級別、核心要素、使用風險管理、同類醫療器械上市后使用問題分析、結論等內容,具體要求詳見上文人因設計研究報告、等效醫療器械對比評價報告相應條款說明。
若使用現成用戶接口,在核心要素、使用風險管理、同類醫療器械上市后使用問題分析中予以說明。
八、注冊申報資料補充說明
(一)產品注冊
1.研究資料
對于高使用風險醫療器械,在“CH3.8其他資料”中提交人因設計研究報告。其中,在驗證與確認部分,全新產品原則上提交總結性可用性測試報告,成熟產品可提交等效醫療器械對比評價報告。
對于中、低使用風險醫療器械,在“CH3.2風險管理”中提交使用錯誤評估報告。若前期已開展人因設計工作,亦可在“CH3.8其他資料”中提交人因設計研究報告,用于替代相應使用錯誤評估報告。
相關研究資料具體要求詳見第七章。若相應文檔在其他注冊申報資料中可予以引用。
2.用戶培訓方案
對于高使用風險醫療器械,原則上需在人因設計研究資料中提交用戶培訓方案,包括用戶培訓的計劃、材料、方式、師資、效果評估等內容。
對于中、低使用風險醫療器械,無需提交用戶培訓方案。
3.說明書與標簽
說明書原則上需明確醫療器械的用戶/用戶組、用戶特征、用戶限制(如特殊人群用戶、患有特定疾病或服用特定藥物的用戶)、使用場所、環境條件、操作任務、人機交互方式等必要信息,包括全部關鍵任務相關使用錯誤的安全信息。
對于兼為緊急任務、常用任務的關鍵任務,若通過標簽提供使用錯誤安全信息進行風險控制,則需提交相應標簽樣稿。
(二)變更注冊
根據人因設計更改情況提交相應變化對產品安全性與有效性影響的研究資料。
對于高使用風險醫療器械,在“CH3.8其他資料”中提交相應研究資料:用戶、使用場景、用戶接口發生實質性更改提交關于變化的人因設計研究報告,發生非實質性更改提交質量管理體系所形成的相應評估文檔,未發生更改提交真實性聲明并明確對此承擔法律責任即可。
對于中、低使用風險醫療器械,在“CH3.2風險管理”中提交相應研究資料:用戶、使用場景、用戶接口發生實質性更改提交關于變化的使用錯誤評估報告,其他情形與高使用風險醫療器械要求相同。若前期已開展人因設計工作,亦可在“CH3.8其他資料”中提交關于變化的人因設計研究報告,用于替代相應使用錯誤評估報告。
若適用,提交用戶培訓方案、說明書與標簽的變化說明及其影響評估文檔。
(三)延續注冊
延續注冊通常無需提交人因設計研究資料。若適用,根據注冊證“備注”所載明的要求提交相應人因設計研究資料。
九、參考文獻
[1] 原國家食品藥品監督管理總局. 醫療器械說明書和標簽管理規定: 國家食品藥品監督管理總局令第6號[Z], 2014.7.
[2] 原國家食品藥品監督管理總局. 醫療器械召回管理辦法:國家食品藥品監督管理總局令第29號[Z], 2017.1.
[3] 國家市場監督管理總局. 醫療器械不良事件監測和再評價管理辦法: 國家市場監督管理總局令第1號[Z], 2018.8.
[4] 國家市場監督管理總局. 醫療器械注冊與備案管理辦法:國家市場監督管理總局令第47號[Z], 2021.8.
[5] 原國家食品藥品監督管理總局. 醫療器械生產質量管理規范: 國家食品藥品監督管理總局2014年第64號公告[Z], 2014.12.
[6] 國家藥品監督管理局. 醫療器械唯一標識系統規則: 國家藥品監督管理局2019年第66號公告[Z], 2019.8.
[7] 國家市場監督管理總局. 醫療器械注冊申報資料要求和批準證明文件格式: 國家市場監督管理總局2021年第121號公告[Z], 2021.9.
[8] 國家市場監督管理總局. 體外診斷試劑注冊申報資料要求和批準證明文件格式: 國家市場監督管理總局2021年第122號公告[Z], 2021.9.
[9] 國家藥品監督管理局. 醫療器械注冊自檢管理規定: 國家藥品監督管理局2021年第126號公告[Z], 2021.10.
[10] 國家藥品監督管理局. 醫療器械生產質量管理規范附錄獨立軟件: 國家藥品監督管理局2019年第43號通告[Z], 2019.7.
[11] 國家藥品監督管理局. 植入式左心室輔助系統注冊技術審查指導原則: 國家藥品監督管理局2020年第17號通告[Z], 2020.3.
[12] 國家藥品監督管理局. 醫療器械安全和性能的基本原則: 國家藥品監督管理局2020年第18號通告[Z], 2020.3.
[13] 國家藥品監督管理局. 醫療器械臨床評價技術指導原則: 國家藥品監督管理局2021年第73號通告[Z], 2021.9.
[14] 國家藥品監督管理局. 醫療器械生產質量管理規范獨立軟件現場檢查指導原則: 藥監綜械管〔2020〕57號[Z], 2020.5.
[15] 國家藥品監督管理局醫療器械技術審評中心. 家用醫療器械說明書注冊技術審查指導原則(征求意見稿)[Z], 2019.11.
[16] GB 9706.1-2020, 醫用電氣設備 第1部分:基本安全和基本性能的通用要求[S].
[17] YY/T 9706.106-2021, 醫用電氣設備 第1-6部分:基本安全和基本性能的通用要求 并列標準:可用性[S].
[18] YY 9706.108-2021, 醫用電氣設備 第1-8部分:基本安全和基本性能的通用要求 并列標準:通用要求,醫用電氣設備和醫用電氣系統中報警系統的測試和指南[S].
[19] YY/T 9706.110-2021, 醫用電氣設備 第1-10部分:基本安全和基本性能的通用要求 并列標準:生理閉環控制器開發要求[S].
[20] YY 9706.111-2021, 醫用電氣設備 第1-11部分:基本安全和基本性能的通用要求 并列標準:在家庭護理環境中使用的醫用電氣設備和醫用電氣系統的要求[S].
[21] YY 9706.112-2021, 醫用電氣設備 第1-12部分:基本安全和基本性能的通用要求 并列標準:預期在緊急醫療服務環境中使用的醫用電氣設備和醫用電氣系統的要求[S].
[22] GB/T 5703-2010, 用于技術設計的人體測量基礎項目[S].
[23] GB 10000-1988, 中國成年人人體尺寸[S].
[24] GB/T 13547-1992, 工作空間人體尺寸[S].
[25] GB/T 18976-2003, 以人為中心的交互系統設計過程[S].
[26] GB/T 21051-2007, 人-系統交互工效學 支持以人為中心設計的可用性方法[S].
[27] GB/T 22187-2008, 建立人體測量數據庫的一般要求[S].
[28] GB/T 23700-2009, 人-系統交互人類工效學 以人為中心的生命周期過程描述[S].
[29] GB/T 23701-2009, 人-系統交互人類工效學 人-系統事宜的過程評估規范[S].
[30] GB/T 42061-2022, 醫療器械 質量管理體系 用于法規的要求[S].
[31] GB/T 42062-2022, 醫療器械 風險管理對醫療器械的應用[S].
[32] YY/T 0466.1-2016, 醫療器械 用于醫療器械標簽、標記和提供信息的符號 第1部分:通用要求[S].
[33] YY/T 0466.2-2015, 醫療器械 用于醫療器械標簽、標記和提供信息的符號 第2部分:符號的制訂、選擇和確認[S].
[34] YY/T 0910.1-2013, 醫用電氣設備 醫學影像顯示系統 第1部分:評價方法[S].
[35] YY/T 1474-2016, 醫療器械 可用性工程對醫療器械的應用[S].
[36] YY/T 1864-2022, 脊柱內固定系統及手術器械的人因設計要求與測評方法[S].
[37] YY/T 1630-2018, 醫療器械唯一標識基本要求[S].
[38] YY/T 1681-2019, 醫療器械唯一標識系統基礎術語[S].
[39] YY/T 1879-2022, 醫療器械唯一標識的創建和賦予[S].
[40] FDA. Guidance on Medical Device Patient Labeling[Z], 2001.4.
[41] FDA. Design Considerations for Devices Intended for Home Use[Z], 2014.11.
[42] FDA. Applying Human Factors and Usability Engineering to Medical Devices[Z], 2016.2.
[43]FDA. List of Highest Priority Devices for Human Factors Review (Draft Guidance)[Z], 2016.2.
[44] FDA. Content of Human Factors Information in Medical Device Marketing Submissions (Draft Guidance)[Z], 2022.12.
[45] FDA. Application of Human Factors Engineering Principles for Combination Products: Questions and Answers[Z], 2023.9.
[46] MHRA. Human Factors and Usability Engineering - Guidance for Medical Devices Including Drug-device Combination Products[Z], 2017.9.
[47] ANSI/AAMI HE75:2009/(R)2018, Human factors engin eering - Design of medical devices[S].
[48] IEC 62366-1:2015, Medical devices - Part 1: Application of usability engineering to medical devices[S].
[49] IEC/TR 62366-2:2016, Medical devices - Part 2: Guidance on the application of usability engineering to medical devices[S].
[50] Michael Wiklund, Jonathan Kendler, Allison Y. Strochlic [著]. 張強, 彭明辰[譯]. 醫療器械可用性測試[M], 人民衛生出版社, 2013.11.
[51] ISO/TC159 Ergonomics[OL]. https://www.iso.org/committ ee/53348.html.
[52] SAC/TC7全國人類工效學標準化技術委員會[OL]. http://std.samr.gov.cn/search/orgDetailView?tcCode=TC7.
高使用風險醫療器械當前僅限于部分第三類醫療器械,詳見表2:
未在醫療器械分類目錄的全新第三類產品需判定其使用風險級別,詳見第三章。
原則上,高使用風險醫療器械若為全新產品采用總結性可用性測試方式進行人因設計確認,若為成熟產品可采用等效醫療器械對比評價方式進行人因設計確認,詳見第五章。
醫療器械設計開發可選擇多種人因工程方法進行人因設計,不同設計開發活動也可選擇不同人因工程方法,但是沒有一種人因工程方法能夠適用于全部設計開發活動。因此,注冊申請人需要根據人因設計具體情況選擇適宜的人因工程方法及其組合。
人因工程方法有很多種,常用方法主要包括訪談、問卷調查、現場調查、專家評審、任務分析、功能分析、認知走查、可用性測試等。
一、訪談
訪談有助于注冊申請人了解醫療器械的使用情況和用戶期望,訪談對象包括已上市同類醫療器械的用戶、在研醫療器械的預期用戶,訪談方式可分為一對一訪談、小組訪談。訪談可用于人因設計全過程。
二、問卷調查
問卷調查用途與訪談類似,不過能夠大范圍收集醫療器械使用情況和用戶期望,并可采用電話、網絡等多種調查方式。問卷調查主要用于人因設計早期。
三、現場調查
現場調查是指注冊申請人實地考察已上市同類醫療器械的使用情況,有助于了解用戶、使用場景和醫療器械的相互關系和用戶接口設計要求。現場調查主要用于人因設計早期。
四、專家評審
專家評審是指注冊申請人組織內、外部的人因工程專家和相關臨床專家開展醫療器械人因設計評價,必要時可成立專家組。專家根據個人的知識背景和工作經驗,依據用戶接口設計的原則、標準和典型案例開展醫療器械人因設計評價。專家評審可用于人因設計全過程。
啟發式分析是專家評審的特殊情況,需要多位人因工程專家和臨床專家依據用戶接口設計的原則、標準和典型案例,書面出具醫療器械人因設計的綜合評價意見。
五、任務分析
任務分析以操作任務為導向,逐步分析用戶通過用戶接口操作醫療器械的設計要求及其使用風險。基于任務分析可以開展感知-認知-行動(PCA)分析,進一步分析感知錯誤、認知錯誤和行動錯誤。任務分析可用于人因設計全過程,特別是識別關鍵任務及其風險。
六、功能分析
功能分析以醫療器械功能為導向,逐步分析用戶與醫療器械的關系以及用戶接口設計要求。功能分析主要用于人因設計早中期,特別適用于閉環控制功能。
七、認知走查
認知走查通常由一名內部人因工程專家帶領設計團隊進行用戶接口設計評價。人因工程專家會在評價過程中詢問測試參與人員執行操作任務時所遇到的問題,并討論相應解決措施。認知走查主要用于人因設計早中期,特別是用戶接口設計初步驗證。
八、可用性測試
可用性測試是指在模擬使用環境、真實使用環境開展的用戶接口測試,包括但不限于注冊申請人基于模擬使用環境的模擬測試、基于自建可用性實驗室的模擬測試、基于真實使用環境的現場測試、基于已上市同類醫療器械的對比測試,以及委托第三方可用性實驗室(含檢測機構、高校、研究機構等)的模擬測試。可用性測試是人因設計驗證與確認的重要方法,主要用于人因設計中后期。
由于醫療器械種類繁多,品種差異明顯,人因設計要素難以全部涵蓋。因此,本指導原則主要介紹人因設計基本要素,包括人體基礎能力、使用環境、顯示、連接、控制、軟件用戶界面、說明書、標簽、包裝和文化差異。
注冊申請人需基于醫療器械產品特點,結合用戶、使用場景和用戶接口,參考人因設計基本要素開展醫療器械人因設計,保證醫療器械使用的安全有效性。值得注意的是,用戶接口的具體設計通常需要考慮多個人因設計基本要素。
一、人體基礎能力
了解人體基礎能力與限制是人因設計的基礎。人因設計需要結合人體測量學、生物力學、心理學等知識,綜合考慮人體在健康、疾病、服藥等狀態下身體、感知、認知、行動等方面的基礎能力與限制,以滿足醫療器械用戶需求,降低醫療器械使用風險。此外,人因設計還需考慮特殊人群的可及性要求。
(一)人體測量學
人體測量學用于量化人體身體特征,包括不同人群的身高、體重、身體部位尺寸、關節活動角度、肢體運動范圍、力量與耐力等靜態和動態數據。人體測量學是人因設計的物理基礎,有助于了解人體在身體方面的基礎能力與限制。
首先根據人體測量數據的分布情況盡量擴大用戶人群的覆蓋范圍,通常從第5百分位至第95百分位,可采用多型號規格、可調節等適應性設計方法保證覆蓋范圍,縮小覆蓋范圍需限定用戶人群要求。其次要綜合考慮用戶性別、年齡、體質等因素影響,例如:對于男性和女性均可使用的醫療器械,用戶人群覆蓋范圍通常從女性第5百分位至男性第95百分位。最后要考慮用戶個體差異問題,同一用戶個體的不同部位數據在人群所處的百分位值可能不同,需要考慮極端情況,除通用設計外盡量少采用人體平均測量數據。
手部是人體操作醫療器械最主要的部位,因此是人因設計的關注重點,需要考慮手部尺寸(如手指長短與粗細、手掌厚度與寬度)、關節活動角度(如范圍、自由度)、手部移動范圍、手部力量與耐力等測量數據,同時還要關注用戶偏好用手、性別、年齡等因素影響。腳部也是人體操作醫療器械的常見部位,需要考慮腳部尺寸、踝關節活動角度、腳部移動范圍、腳部力量與耐力等測量數據,以及性別、年齡等因素影響。
注冊申請人可結合中國人群的人體測量數據和有關軟件工具開展醫療器械人因設計,若無相應數據則需采用抽樣研究等方法完成人體數據測量之后開展醫療器械人因設計。
(二)人體基礎能力
1.感知能力
感知能力包括感覺和知覺,感覺反映的是事物的個體屬性,知覺反映的是事物的整體屬性,感覺是知覺的前提與基礎,知覺是感覺的有機整合。
感覺可分為外部感覺和內部感覺,外部感覺包括視覺、聽覺、皮膚感覺、味覺、嗅覺,內部感覺包括平衡覺、本體感覺、內臟感覺。感覺存在適應、對比、后效、協同、補償、聯覺、疲勞等現象。
知覺按主體可分為視知覺、聽知覺、觸知覺等類型,按客體可分為時間知覺、空間知覺、運動知覺。知覺具有相對性、選擇性、整體性、恒常性、理解性、組織性等特性,存在圖形、運動、形重等錯覺現象。
在感知能力方面,醫療器械人因設計一般以感覺為基礎,與知覺相結合,從整體出發考慮與人機交互密切相關感知能力的特性與限制。
在視覺方面,主要考慮視力、視野、視敏度、色覺等人眼能力。視力和視野是視覺基礎能力,如可結合視距和視角選定屏顯字體大小。視敏度需要綜合考慮照明條件與變化、目標與背景對比度、目標尺寸與顏色、觀察時間與方向、目標與觀察者相對移動等因素影響。人眼對于彩色的敏感度高于黑白,除去黑白通常可區分八種顏色,因此顏色選用不宜過多;同時需要考慮顏色搭配問題,顏色搭配受材質類型(如紙質、屏顯)和照明條件等因素影響。視覺錯覺現象較為普遍,如視差、似動等;超過20分鐘的閃爍會導致視疲勞,隨年齡增長會出現老視問題,存在色盲、弱視、斜視、屈光不正(近視、遠視、散光)、屈光參差等功能障礙,糖尿病等疾病亦會影響視覺。
在聽覺方面,主要考慮響度、聽覺辨別力等人耳能力。響度、聽覺辨別力均與聲音的頻率和強度有關,相同強度不同頻率的聲音響度不同,頻率辨別力隨強度增加而下降,可結合人耳頻響曲線進行人因設計。聽覺隨年齡增長會出現聽力減退問題,尤其是對高頻聲音;存在聽疲勞、錯覺等現象。
皮膚感覺包含觸覺、冷覺、熱覺、痛覺。觸覺能夠感知皮膚所受壓力、振動等機械刺激。觸覺敏感度隨皮膚區域而變化,一般情況下口唇、指腹最為敏感,頭胸腹次之,背部、小腿最低。恒定壓力觸覺有適應現象,振動觸覺敏感度還與振動頻率有關。
冷覺和熱覺合稱溫覺,能夠感知皮膚所受冷熱刺激。溫覺敏感度也隨皮膚區域而變化,較薄較柔軟的區域(如大腿內側)與較厚較粗糙的區域(如腳底)相比更為敏感。
痛覺是傷害性刺激作用于皮膚產生的感覺,常見傷害性刺激包括機械、化學、電氣、溫度等。痛覺作為危險狀況的明確信號,能夠對人體起到保護作用。
平衡覺基于前庭器官感知身體平衡狀態。本體感覺(含運動覺、位置覺、振動覺等)通過肌肉、韌帶、關節等部位的感受器感知身體的位置、姿勢和運動。平衡覺和本體感覺能夠幫助人體進行身體感知和記憶,并調節人體運動。
味覺、嗅覺、內臟感覺(含壓力覺、溫覺、痛覺等)通常不用于醫療器械人因設計,特殊情況納入考量,如口腔、鼻腔用醫療器械可能需要考慮對味覺、嗅覺的影響等。
2.認知能力
認知能力是指人腦對信息進行處理、存儲和應用的能力,包括觀察力、注意力、記憶力、思維力、想象力等方面能力。人腦對于每種感知信息的最大處理能力是相當的,對于相對感知信息的分辨能力高于絕對感知信息。人腦基本上只具備單通道信息處理能力,面對并發多任務時會根據優先級進行任務切換,但任務切換能力會隨單個任務處理難度的增加而下降。人腦對于不同感知信息的處理速度也不同,反應時間取決于感知種類和刺激特性,可通過訓練、刺激優化等方式縮短,隨年齡、疲勞、疾病、藥物等因素而加長,此外還需兼顧速度和準確性的關系。
在認知能力方面,醫療器械人因設計主要考慮人腦在注意力、記憶力和思維力等方面認知能力的特性與限制,亦需考慮用戶偏好和使用習慣。
注意力需要基于指向性和集中性兩個基本屬性,考慮廣度、穩定性、分配性、轉移性等特性。醫療器械人因設計需要保證操作任務并發數不宜過多,操作任務提示程度與優先級相匹配,結合中斷的類型和頻率考慮操作任務中斷的風險,兼顧長時間穩定性與疲勞的關系。
記憶力需要考慮廣度、敏度、容量、準確性、持久性等特性。記憶力根據記憶持續時間可分為三種類型:瞬時記憶(又稱感覺記憶)持續時間約為1秒種,通常不用于人因設計;短時記憶(又稱工作記憶),持續時間不超過1分鐘,記憶容量有限,信息提取速度和遺忘速度均較快;長時記憶持續時間可達數年或終生,記憶容量無限制,信息提取速度慢于短時記憶,遺忘速度較慢,又可細分為陳述性記憶(事實,做什么)和程序性記憶(過程,如何做)。醫療器械人因設計需要考慮人機交互的時間、速度、過程、內容與短時記憶、長時記憶的關系。
思維力是認知能力的核心,內涵較為廣泛,醫療器械人因設計主要考慮其所屬的理解力、計算力和判斷力。理解力是思維力的基礎,需要考慮符號、術語、縮寫的易理解性,避免出現使用錯誤。人腦最高計算力是一階微積分運算,即使是簡單算術計算也難以實現持續快速準確的運算,需要盡量減少計算要求。
判斷力在物理量估計方面存在如下傾向:低估水平距離,上看高估下看低估垂直距離,低估銳角高估鈍角,高估大體積低估小體積物體重量,高估高溫低估低溫,高估加速物體速度,低估物體數量等。在事件概率估計方面存在如下傾向:高估低概率事件而低估高概率事件,高估喜歡事件概率而低估厭惡事件概率,不愿相信連續獨立事件的固定概率,傾向肯定低風險事件而否定高風險事件等。關鍵任務的人因設計需要考慮判斷力傾向問題。
3.行動能力
行動能力需要基于人體測量學數據,結合生物力學知識,考慮人體在運動范圍、響應時間、力量、耐力、疲勞等方面特性與限制,同時考慮性別、年齡、疾病、藥物等因素影響,避免用戶損傷。
在行動能力方面,醫療器械人因設計需要重點考慮肢體協調性、姿勢穩定性、動作重復性等要求。上肢是人體操作醫療器械的主要肢體,需要綜合考慮手、臂、腕、肘、肩的協調作用以及相互影響。姿勢穩定能夠減輕肌肉疲勞,避免用戶損傷,需要盡量減輕醫療器械重量或其操作所需力量,盡量縮小關節活動角度,通常為關節活動范圍的一半。動作重復會增加肌肉骨骼損傷的可能性,需要在用戶操作期間提供肌肉休息時間,或者在涉及不同肌肉群的操作任務中輪換用戶。
具體而言,醫療器械人因設計需要盡量減少操作任務的動作步驟以及動作重復性,合理設置用戶動作切換節奏;直線運動通常最為準確,但連續的曲線運動優于方向突變的直線運動;手部水平移動快于垂直移動,雙手盡量同時動作,手部除休息期間外不應閑置,以肘部為中心的手臂動作更為準確;單手視覺定位正前方60°方向更快更準確,雙手視覺定位正前方30°方向更快更準確;可用腳部操作代替手部操作以緩解手部疲勞,最大化利用重力以減輕身體疲勞。
(三)特殊人群可及性
特殊人群包括兒童、老人、孕婦以及殘障人士。醫療器械預期用戶若為特殊人群或者含有特殊人群,人因設計需考慮可及性要求,特別是家用醫療器械。
提高醫療器械可及性通常有兩種設計方法。一是直接更改設計,如增加觸覺提示功能方便視覺功能障礙用戶使用;二是提供輔助工具,如提供放大鏡方便老人用戶使用。
特殊人群的人體測量數據相對較少或者可能缺失,需要開展人體數據測量工作,特殊情況需要進行個性化測量。
1.兒童
兒童處于生長發育階段,身體、感知、認知、行動等方面能力從整體來講弱于成人,如力量與耐力、注意力穩定性、運動范圍等。不過某些方面能力強于成人,如計算力、記憶力等。因此需要根據兒童特點開展醫療器械人因設計,如減輕醫療器械操作所需力量,簡化操作步驟等。
兒童不同器官發育進程不同,而且存在性別差異,因此不同年齡、性別的兒童能力差異較大。一方面需要考慮兒童用戶人群的覆蓋范圍,必要時根據年齡、性別等因素細化兒童用戶/用戶組要求;另一方面需要考慮采用適應性設計,尤其是對處于快速發育階段的兒童。
2.老人
老人身體機能隨著年齡增長而減退,如視覺、聽覺、記憶力、耐力、反應時間、運動速度等,并且更易倚賴過去經驗,與成人相比容易發生身體損傷。因此需要根據老人特點開展醫療器械人因設計,如減少耐力操作,屏顯字體使用大號字體等。
3.孕婦
孕婦身體和行動能力均有所受限,醫療器械人因設計需予以考慮,需要減少運動范圍和耐力操作,限制使用特定姿勢,避免身體疲勞。
4.殘障人士
本指導原則所述殘障人士是指存在永久性或暫時性身體功能障礙的用戶,值得注意的是殘障人士用戶可能不止一種身體功能障礙。人因設計需要根據殘障人士用戶的身體功能障礙類型,考慮相應設計要求。
對于有下肢功能障礙的用戶,需要考慮用戶操作醫療器械時的身體姿勢、姿勢穩定性、視野、可觸及范圍、工作空間等要求,如采用坐姿、座椅高度可調節等設計。
對于有上肢功能障礙的用戶,需要考慮提供多種操作模式。盡量實現單手操作,避免精細動作和并發多任務操作,重復動作考慮時間間隔;結合視覺、觸覺等感覺識別控制裝置,控制裝置調節力度盡可能小,以觸摸控制代替機械控制,以滑動控制代替旋鈕控制。
對于耳聾或有聽覺功能障礙的用戶,至少提供一種非聽覺操作方式,如采用視覺、觸覺或混合操作方式,或者提供輔助工具。
對于眼盲或有視覺功能障礙的用戶,至少提供一種非視覺操作方式,如采用聽覺、觸覺或混合操作方式,或者提供輔助工具,如采用文本描述并結合電子導航。對于視敏度不佳用戶,可使用高對比度大號字體,或者提供放大鏡軟件工具。對于色盲用戶,可使用形狀、尺寸、位置、紋理、振動等信息來區分控制裝置,但需考慮控制裝置的布局以免發生意外激活。
對于有觸覺功能障礙的用戶,需要提供觸覺與視覺、聽覺相結合的操作方式。
對于有認知功能障礙的用戶,需要基于用戶最低認知水平要求進行人因設計,如逐步提示操作,避免緊急任務等。
對于口啞或有語言功能障礙的用戶,可采用視覺、觸覺或混合操作方式,或者提供輔助工具,如采用即時消息軟件工具。
二、使用環境
(一)通用考量
醫療器械人因設計一方面需要考慮使用環境對于用戶和醫療器械的影響,如舒適的環境條件有助于用戶保持良好的工作狀態,醫療器械正常運行對照明、溫度、濕度、氣壓、潔凈度等環境條件有所要求;另一方面需要考慮醫療器械對于用戶和使用環境的影響,如醫療器械正常運行所產生的噪聲、振動、熱量、輻射等因素會影響使用環境,也可能會對用戶產生干擾甚至傷害。
某些醫療器械預期用于多個使用場所,不同使用場所所需的環境條件也不同,因此人因設計需要保證醫療器械在每個預期使用場所下均能安全有效使用。家庭、急救等使用場所與普通醫療場合有較大差異,需要根據其特殊性考慮相應人因設計要求。
使用環境某些因素會對用戶產生傷害,如強光、強音、高溫、低溫、輻射等,因此需要使用個人防護用具以保護用戶,此時需要考慮個人防護用具對于用戶基礎能力的影響。
(二)設計要素
人因設計需要考慮的使用環境常見因素包括空間、照明、溫度、濕度、氣壓、潔凈度、噪聲、振動、輻射等。
1.空間
醫療器械人因設計需要結合醫療器械的物理尺寸、連接關系以及用戶的可觸及范圍、心理影響等因素,綜合考慮使用環境的空間條件,如面積、層高、布局、朝向等,明確空間條件的最低要求并告知用戶。
醫療器械若可用于多個使用場所,需要保證醫療器械在每個預期使用場所的空間條件下均能安全有效使用。
2.照明
良好的照明條件是用戶正確使用醫療器械的必要條件。醫療器械人因設計需要結合環境光考慮照明要求,如光源、照度、顏色等,必要時自帶照明功能或者使用醫用照明設備,特殊情況使用護目鏡。
環境光需要考慮空間布局、紋理顏色、采光條件、陽光直射、反光等因素影響。不同使用場所的照度要求不同,如手術場合需要高亮聚焦的照明條件,門診場合照度要求通常與普通辦公環境相當。照明顏色不僅可用于區分使用場所,而且能夠對用戶心理產生影響。
醫療器械若可用于多個使用場所,需要考慮不同使用場所照明條件的差異,保證醫療器械在每個預期使用場所的照明條件下均能安全有效使用。
3.溫度、濕度與氣壓
使用環境的溫度、濕度與氣壓不僅會影響醫療器械的性能,而且會影響用戶基礎能力,同時某些醫療器械也會對使用環境的溫度、濕度和氣壓產生影響。因此,醫療器械人因設計需要兼顧上述兩方面情況。
預期在高溫或低溫環境使用的醫療器械需要考慮用戶的耐受能力,盡量減少長時間操作。同時,醫療器械表面溫度過高或過低可能會對用戶產生傷害,需要根據表面溫度限值進行設計,表面溫度限值取決于接觸部分材質、接觸時間、接觸面積等因素。
預期在潮濕環境使用的醫療器械需要考慮防滑設計,如采用表面紋理處理,保證用戶手部弄濕后仍能準確操作。有源醫療器械還需考慮電氣安全風險。某些醫療器械在使用過程中會提高周圍環境濕度,需要采取控制措施以保證環境濕度處于合理水平。
預期在高壓環境使用的醫療器械不僅要考慮自身抗壓限值,而且要考慮高壓對于用戶基礎能力的影響,如高壓會影響用戶視力,需要采用更大、更亮的顯示裝置。預期在低壓環境使用的醫療器械需要考慮用戶的耐受能力,盡量減少長時間操作。
4.潔凈度
對于有潔凈度要求的醫療器械,表面盡量光滑,沒有縫隙,易于清洗和消毒,同時重要位置和部件采取防塵措施,如標簽、開關、顯示裝置、連接裝置、控制裝置、通風口等。
對于在無菌環境使用的醫療器械,可考慮設計為一次性使用,若為可重復使用需要考慮所用滅菌方法對于醫療器械的影響。使用無菌罩保證其不會影響醫療器械的正常使用,包括醫療信息的顯示。有源醫療器械可考慮采用遠程控制,此時需要保證遠端能夠準確顯示無菌環境中的醫療信息。
5.噪聲
噪聲會產生聽覺干擾,影響用戶正常使用和患者休息,甚至可能傷害用戶和患者的聽力。醫療器械人因設計需要考慮使用環境的背景噪聲以及醫療器械所產生的噪聲。
背景噪聲與使用場所、地理位置、噪聲源、時間段(白天/黑夜)等因素密切相關,需要進行綜合評估。醫療器械所產生的噪聲較為普遍,典型噪聲源自報警聲音,一方面背景噪聲不能掩蓋報警聲音,另一方面音量過大的、頻繁的報警聲音會對用戶和患者產生心理壓力,報警提示音可設計為可調節方式。
噪聲會干擾人員交流以及用戶正常使用,而過強、過長的噪聲會產生聽力損傷乃至聽力喪失,因此需要基于噪聲限值進行醫療器械人因設計,控制醫療器械所產生的噪聲水平,必要時使用防護耳罩,并采用視覺、觸覺或混合操作方式。
6.振動
使用環境和醫療器械自身的振動均會干擾醫療器械正常運行,可能造成用戶操作困難。在急救轉運等場合下尤其需要考慮振動的影響,例如顯示裝置的振動不僅會產生干擾雜波,而且會增加用戶識別信息的難度。因此,需要基于使用場所,結合振動的幅度、加速度等特性進行醫療器械人因設計,如采用減振措施、使用大尺寸控制裝置。
7.輻射
預期在輻射環境使用的醫療器械除了考慮人員防護、警示信息等要求之外,還需考慮個人防護用具對于用戶行動能力的影響,一方面可能會限制用戶某些動作的運動幅度,另一方面對用戶耐力的要求較高,需要考慮用戶疲勞問題。另外,醫療器械有些元器件對放射線敏感,在輻射環境中使用也需考慮防護問題。
三、顯示
(一)通用考量
對于很多醫療器械而言,顯示裝置是向用戶傳遞信息的主要方式,甚至是唯一方式,有時也是用戶輸入方式(如觸摸屏)。醫療器械人因設計需要考慮顯示裝置特性與用戶、使用環境和操作任務的關系。
大多數顯示裝置設計為通用目的,未必能夠滿足醫用要求,所以需要基于醫療器械的預期用途、使用場景和核心功能,根據顯示裝置的類型、性能指標等特性選擇合適的顯示裝置。雖然供應商通常會公布顯示裝置性能指標,但由于各供應商測試方法不同,僅靠性能指標選擇顯示裝置存在一定風險,因此需要從主觀、客觀兩方面評估顯示裝置特性。
顯示裝置評估不僅要考慮用戶的人體測量學數據和視覺能力,而且要考慮用戶與顯示裝置的空間關系,包括顯示裝置安放位置與方向、用戶姿勢與變動、觀察距離與角度等因素。移動醫療器械的顯示裝置還需考慮環境光影響和照明要求。
(二)設計要素
1.顯示條件
觀察距離是指用戶眼睛與顯示裝置中心的直線距離,顯示裝置需要保證從最小到最大觀察距離均能獲得預期顯示效果。
很多醫療器械是可移動的,用戶姿勢也是變動的,所以用戶通常不會位于顯示裝置最佳觀察角度,因此需要考慮橫向和縱向視場角度最大值,并在最大視場角度下評估顯示裝置特性。
顯示裝置安放位置與方向不當會增加信息獲取時間,甚至獲得錯誤信息(如混淆6和9、5和2),需要加以重視。
2.信息顯示原則
信息顯示遵循最小夠用原則,僅顯示用戶正常使用所需信息,避免分散用戶注意力。可根據具體情況選擇定性顯示或定量顯示,定性顯示通常用于對精確性要求不高的情況。信息顯示格式需要保證字符、圖形的尺寸和間距均處于合理范圍,避免出現視覺錯覺。
重要信息突出顯示,如高亮度、高對比度、顏色顯示等,同時保證用戶能夠重復查閱,如提供存儲、查詢功能。信息更新速度和頻率需要符合用戶使用要求,盡量減少不必要的信息更新,同時注意信息自動更新可能會干擾用戶正常使用,可提供屏幕凍結功能。
3.顯示裝置特性
顯示裝置特性需要考慮空間特性、時間特性、亮度、對比度和顏色顯示等要求,可采用調制傳遞函數(MTF)進行評價。
空間特性包括屏幕尺寸、分辨率、像素、壞點、幾何失真等要求,其中壞點、幾何失真需要控制在合理范圍內。
時間特性包括刷新率、閃爍、抖動、響應時間等要求,其中刷新率需要高于臨界閃爍頻率,高頻抖動會導致顯示模糊,響應時間需要考慮信息更新頻率要求。
亮度需要根據使用環境設置上下限值,必要時具備亮度可調節功能,并保證屏幕各處亮度的均勻性,并行使用多個顯示裝置通常需要保證各顯示裝置亮度水平相當。
對比度需要考慮屏顯信息和背景的亮度差異。亮背景顯示暗信息或者暗背景顯示亮信息均可接受,前者邊緣較為清晰,后者較少出現閃爍現象,不過后者更適合顏色顯示。值得注意的是環境光反射可能會減弱對比度。
顏色顯示需要考慮顏色均勻性和顏色搭配問題,屏幕各處色度值的差異需要控制在合理范圍內,避免紅色和藍色相鄰顯示。
四、連接
(一)通用考量
連接根據醫療器械與人體相連情況可分為人體連接和非人體連接,其中人體連接是指醫療器械與人體直接相連,反之即為非人體連接。人體連接包括液體連接(如靜脈注射管路、血液透析管路)、氣體連接(如呼吸機管路、供氧管路)、電氣連接(如電極、傳感器)等情況。非人體連接包括醫療器械與醫療器械連接、醫療器械與附件連接、能源連接(如電源、氣源)、通信連接(如網線、串口)等情況。人體連接的風險高于非人體連接。
連接失效包括連接失敗、連接錯誤和連接中斷。其中,連接失敗是指連接裝置不能實現有效連接,包括部分連接、虛連接;連接錯誤是指連接裝置與非預期的連接對象相連;連接中斷是指連接裝置在使用過程中非預期的斷開。連接失效可能導致患者受到傷害或死亡,因此醫療器械人因設計需根據連接失效類型考慮連接的技術特征和設計要求,原則上相同功能采用相同的連接技術特征,不同功能采用不同的連接技術特征。
連接還需考慮一次性使用與可重復使用、斷開連接和重新連接的頻率、用戶特征、使用場所等方面要求,一次性使用、連接頻率高、非專業人士使用、急救與多任務操作場合通常風險較高。此外,亦需考慮部件更換的連接要求以及用戶提示與檢查要求。
(二)設計要素
1.防止連接失敗
防止連接失敗主要遵循以下設計原則:盡量減少連接所需力量,最大程度降低連接裝置重量,盡量減少手部或手指的運動范圍,避免使用需要粘合的材料,提供連接對準標識,盡可能提供聽覺或觸覺提示,增加表面紋理以增強抓握穩定性,盡量減少連接所需時間,管路提供液體或氣體流向指示,電源連接保證部分連接不會通電,提供長度足夠的連接電纜,必要時對長電纜進行顏色編碼,電纜和軟管的松脫端處于用戶可觸及范圍內,斷開連接保證連接裝置復位到默認狀態,提供足夠的連接裝置插拔空間,盡量減少輔助工具的使用,保證連接裝置不會夾住用戶所戴手套,振動環境使用大尺寸連接裝置等。
2.防止連接錯誤
防止連接錯誤需要考慮連接裝置的區分問題,可采用不同的顏色、標簽、形狀、對準標識、針腳排列、外殼樣式等方式進行區分,也可使用內置芯片等電子標識進行區分。
防止連接錯誤主要遵循以下設計原則:連接裝置僅能有一種正確連接方式,盡量采用相關標準所規定的連接規范,保證與相似連接裝置的差異性,使用保護裝置等。
3.防止連接中斷
防止連接中斷主要采用機械鎖定裝置,包括但不限于使用旋轉鎖環、推拉鎖緊裝置、鎖緊桿、螺栓固定裝置、快掛扣等裝置,也可采用觸覺、聽覺和視覺提示以及連接狀態監視等方法。機械鎖定裝置實現單手操作,必要時提供操作指示。
4.連接裝置保護
對于可重復使用的連接裝置,需要考慮保護要求:連接裝置末端在斷開連接時具備自身保護能力,外殼防護能力與使用環境相匹配并能最大程度降低污染物的影響,連接牢固度與連接頻率相適應,電氣部件位于母連接裝置內,避免管路和電纜大幅度彎曲,盡量減少輔助工具的使用,確保用戶能夠利用大肌肉群,便攜式醫療器械盡量將連接裝置放于隱蔽處。
五、控制
(一)通用考量
控制是指用戶通過控制裝置調節醫療器械預期功能。除了功能單一且操作簡單的少數醫療器械,大多數醫療器械均配有控制裝置。因此,醫療器械人因設計需要注重控制裝置的設計要求。
控制裝置可分為機械控制(如手柄、旋鈕)和電子控制(如觸摸屏、軌跡球),包括連續控制、步進控制、多態控制、雙態控制、緊急啟停控制等方式。不同種類的控制裝置具有不同的技術特征和適用場合,需要根據具體情況進行選擇。首先需要明確控制裝置所對應的功能要求,包括功能的控制邊界、控制精度、狀態信息反饋、錯誤使用嚴重性等因素。然后根據用戶和使用場景選擇合適的控制裝置,進而明確控制裝置的技術特征,如形狀、尺寸、行程、作用力、布局等,必要時使用聯鎖、緊急啟停等安全控制裝置。此外,有源醫療器械的控制裝置與顯示裝置關系密切,需要同時考慮二者的設計要求,如保證顯示與控制的一致性、合理設置顯示區域與控制區域的比例。
在某些使用場景下,用戶需要穿戴個人防護用具操作控制裝置,個人防護用具可能會影響用戶的視覺、聽覺和觸覺等基礎能力,人因設計需要予以考慮。
(二)設計要素
1.防止意外激活
控制裝置需避免意外激活(含失活),特別是涉及安全性的功能。防止控制裝置意外激活的方法主要包括:控制裝置布局合理,控制裝置內陷于周圍平面之下,控制裝置外周使用凸起的物理隔離物,設置激活時間限值,采用阻尼或長行程設計,多步操作或用戶確認方能激活,使用聯鎖控制裝置等。
2.幾何屬性
幾何屬性包括但不限于形狀、尺寸、位置、行程、表面紋理、運動方向(如移動方向、旋轉方向)等因素。不同種類的控制裝置對于幾何屬性的要求差異較大,如按鈕主要考慮形狀、尺寸和行程,旋鈕主要考慮尺寸、位置、旋轉方向和表面紋理,等等。因此,人因設計需要根據控制裝置的種類和適用場合考慮其幾何屬性的設計要求。
3.作用力
控制裝置啟停所需的作用力需要適中,在盡量減少用戶操作力量的同時防止意外激活。同時考慮作用力過沖問題,即作用力過大導致控制裝置實際運動范圍超出預期設定,可能發生錯誤使用,特別是對手部力量控制不佳的用戶。
4.狀態信息反饋
控制裝置的狀態信息反饋是保證用戶正確使用的基本條件,需要考慮即時性、直觀性、冗余度等要求。狀態信息反饋出現延遲容易發生錯誤使用,需要采用風險控制措施,若延遲時間為固定值需在說明書予以警示提示。控制裝置需要能通過自身觸覺反饋或外部顯示裝置提供清晰的狀態信息以便用戶操作,觸覺反饋通常采用彈性阻尼設計,即阻尼初始較低,然后快速增加,至控制裝置激活后迅速下降。對于涉及安全性的情況,需要同時提供視覺、聽覺和觸覺反饋,以保證狀態信息的冗余度,避免用戶疏忽發生錯誤使用。
5.布局
控制裝置的布局與其類型、技術特征密切相關,需要同時兼顧。布局需要考慮安裝空間、位置關系、分組等要求。水平面安裝對于空間的要求通常高于垂直面安裝,在控制裝置周邊提供足夠空間以便用戶放置手部。多個控制裝置需要考慮相互的位置關系,過近容易發生誤按,過遠不便操作;有源醫療器械控制裝置與相對應的顯示裝置需要就近放置,并保證用戶操作不會遮擋顯示裝置。多個控制裝置還需考慮分組問題,通常最常用的控制裝置放于用戶使用最方便的位置,也可根據控制裝置的重要性、功能類型或操作順序進行分組。
6.觸摸屏
有源醫療器械使用觸摸屏實現控制和顯示(設計要素詳見章節“顯示”)日益普遍,人因設計需要考慮觸摸屏的優勢、劣勢以及適用情形。其特別適用于以下情形:需要使用菜單選項,注意力需要集中于顯示裝置,注意力切換費時或產生風險,需要減少用戶輸入次數,用戶缺乏使用經驗,緊急場景使用。
觸摸屏幾何屬性和布局要求主要考慮尺寸、形狀、間距和視差。按鈕尺寸和間距需要適中,間距過小容易誤按,可擴大觸摸區域或使用防錯軟件。可使用視覺“凹”和“凸”形狀指示按鈕狀態。視差是觸摸屏常見問題,需要最大程度縮短觸摸表面和屏幕表面之間的距離或使之重合,當不可避免時可通過增大按鈕尺寸和間距進行補償。
觸摸屏作用力可設計為根據用戶需要進行調整,以最小化意外激活的可能性。“向上觸發”(釋放時激活)通常優于“向下觸發”(初次觸摸時激活),保證按鈕整個區域均可觸摸,需要精確選擇目標時使用十字準線,突出顯示當前選定區域,使用形狀、顏色編碼區分不同活動區域。可使用視覺、聽覺、觸覺等狀態信息反饋方式,聽覺反饋方式提供靜音選項,連續按壓按鈕提供即時反饋。
觸摸屏還需考慮分辨率、清潔、校準等要求,以及手指遮擋、指紋痕跡、輸入緩慢等問題,盡量不要使用滾動列表,戴上手套可能無法操作。
六、軟件用戶界面
(一)通用考量
醫療器械軟件用戶界面設計需要以用戶為中心,以關鍵任務為導向。若適用,需符合相關醫療器械標準的要求。
軟件用戶界面風格在交互方式、美工和注釋等方面需要保持一致性,幫助用戶盡快熟悉、掌握醫療器械正確使用方法。軟件用戶界面所用字體、符號、圖表和注釋需要具有可識別性,并能區分信息優先級,以便用戶能夠快速響應。
軟件用戶界面設計需要具有一定可擴展性,以滿足醫療器械不斷改進對于軟件用戶界面更新的要求。同時考慮兼容性,以滿足醫療器械互操作性要求。
顯示裝置屏幕尺寸是軟件用戶界面設計的物理基礎,通常顯示裝置屏幕尺寸越小軟件用戶界面設計難度越大,但顯示裝置屏幕尺寸取決于醫療器械的預期用途、使用場景和核心功能,并非越大越好。
硬件接口與軟件用戶界面通常由不同團隊設計,且前者設計定型通常先于后者,這將不利于軟件用戶界面設計,因此需要加強軟硬件接口集成設計。
注冊申請人通常會對全線產品采用相同的軟件用戶界面設計風格,但可能不能滿足具體產品的個性要求,因此軟件用戶界面設計需要兼顧共性與個性的關系。
(二)設計要素
1.界面風格
軟件用戶界面風格需要考慮界面數量、界面深度、界面寬度、界面結構等要求。軟件用戶界面以操作任務為基礎,界面數量不宜過多,通常少于十個。界面深度用于反映界面分層結構,通常一至三層。界面寬度用于反映一個界面所含選項數量,通常三至十二個,典型五至九個。界面結構包括線性結構、分支結構、網狀結構以及混合結構,每種界面結構各具特點,因此需要結合操作任務和界面結構特點選擇適宜的界面結構。
2.屏幕布局
屏幕布局需要考慮網格對齊、內容分級、內容分區、背景等要求。屏幕內容以網格為基礎相互對齊,分區顯示,不同區域相互隔離,與背景保持適宜的比例和對比度,并根據優先程度分級,高優先級內容突出顯示,如位置、高亮。
3.字體
字體需要考慮字體類型、字體大小、字體間距、對齊方式、特殊字體(如加粗、傾斜、下劃線)、字母大小寫、背景對比度、顯示分辨率、字符串長度等要求,文本至少包含中文字符。
4.顏色
顏色需要考慮顏色數量、顏色含義、顏色搭配等要求。顏色數量不宜過多,通常三至五種。顏色含義需要根據醫療器械標準、常識慣例予以規范,通常不應允許用戶調整顏色含義。顏色搭配得當可增強顯示對比度和可識別性。顏色也可用于內容分區和狀態指示。
5.動態顯示
動態顯示需要考慮趨勢顯示、波形顯示、數值顯示等要求。趨勢顯示用于反映參數隨時間變化的趨勢,既可實時顯示又可非實時顯示,能夠顯示當前和歷史參數,并可調整時間間隔。波形顯示與趨勢顯示類似,常用于參數的短時實時顯示,需要考慮數量、周期數、分辨率、線寬、顏色、背景色、凍結、刷新、縮放、比較等要求。數值顯示僅顯示參數當前數值,需要考慮字體、顏色、高亮、閃爍、位置等要求,閃爍頻率通常1-3赫茲。
6.交互方式
交互方式包括但不限于菜單、直接操作、對話框、命令行、數據輸入、觸摸屏等方式,軟件用戶界面設計需要根據醫療器械的預期用途、使用場景和核心功能選擇適宜的交互方式,同時考慮交互速度、兼容性、一致性等要求。
數據輸入需保證完整準確高效,需要考慮輸入區域、注釋、對齊、數組排列、自動輸入與檢查、用戶修改與檢查等要求。輸入區域明確區域尺寸、數據格式要求并突出顯示。注釋明確輸入示例、參數單位、縮寫、位置等要求,其中參數單位不能混用,使用業內公認縮寫。數組排列通常采用窄列方式。自動輸入明確數值范圍,并可由用戶進行修改與檢查。
屏幕交互需要考慮觸摸屏、屏幕鍵盤、軟鍵盤等要求。觸摸屏設計要素詳見章節“控制”。屏幕鍵盤需要考慮自動顯示與隱藏、按鍵布局、信息反饋等要求。軟鍵盤作為軟硬件結合方式,需要考慮位置對齊、含義相同、信息標識等要求,相關聯的軟件與硬件采用相同的顏色、符號等標識。
7.用戶支持
用戶支持需要考慮操作指引、錯誤防護、語義、優先級、彈出框、圖表、動畫、一致性等要求。操作指引盡量采用循序漸進方式,特別是對新用戶。錯誤防護可采用自動檢查、用戶檢查等方式。語言簡明易懂,突出顯示高優先級信息。軟件用戶界面所用符號、術語、縮寫與說明書、標簽、用戶培訓材料保持一致。
8.安全信息
對于關鍵任務,特別是兼為緊急任務、常用任務的關鍵任務,若通過安全信息對使用錯誤進行風險控制,則軟件用戶界面需提供相關安全信息。
七、說明書
(一)通用考量
說明書是幫助用戶了解如何使用醫療器械的基本方式,其內容、結構、語言的組織對于指導用戶正確使用醫療器械具有重要作用。說明書編寫過程與醫療器械人因設計過程保持同步。
說明書應符合法規和相關標準要求,涵蓋預期用戶在預期使用場景正常使用醫療器械的全部要素,從其類型、內容、文檔結構、語句結構、圖表使用、用戶特征、使用環境、操作任務、注意事項等方面考慮人因設計要求。
(二)設計要素
說明書需提供醫療器械背景信息;提供任務導向的使用步驟,以簡明易懂方式逐步描述使用步驟,需要視情況而定的使用步驟給出明確提示;信息易于快速、精確檢索,可采用結構化描述方式,盡量使用描述性而非概括性用語;語言簡明易懂,在準確表意的前提下盡量使用短句和定量用語,避免使用專業性過強的用語,盡量減少用戶反應時間;善用空白和線條改善文本結構以提高可讀性,必要時使用圖示描述使用步驟;慎用顏色,除非顏色有助于正確使用;注意事項與使用步驟同步描述,但不能混合描述,在使用步驟旁邊以醒目形式進行描述;根據說明書類型進行內容設計,如用戶說明書、技術說明書、快速參考手冊等。
說明書設計需要結合使用場所考慮工作空間、個人防護用具的影響。用戶工作空間有限,對說明書的尺寸、重量、數量等方面有所限制。對于某些使用場所,用戶需要使用個人防護用具,可能會對說明書閱讀產生影響,如戴上手套不易翻頁。
說明書需告知用戶關于醫療器械使用的相關風險,明確醫療器械使用前的準備工作,提示可能影響醫療器械正常運行的行為,必要時明確用戶輪換的注意事項、特殊人群用戶的使用要求。
說明書提供形式包括紙質形式和電子形式,各具優劣,需要結合使用場景考慮不同提供形式的適用性,以及聯合使用的必要性。對于預期用于多種使用環境的醫療器械,需要保證說明書在每個預期使用環境均能易于取用、閱讀和存放,且方便轉運。
八、標簽
(一)通用考量
標簽有助于用戶快速、準確的操作醫療器械,其使用效果取決于標簽內容及重要性、觀察距離與角度、照明條件、顏色與編碼、符號與代碼、與其他標識的一致性、閱讀時間限制與準確性要求、用戶視覺和閱讀能力等因素。
標簽設計通常需要考慮標簽的內容、位置、方向、關系指示、固定、耐久性和評估等要素,以保證標簽的易讀性、易理解性。標簽內容應符合法規和相關標準要求,功能說明信息需要位于主要區域之外,非功能說明信息(如商標)不應影響醫療信息顯示,危險信息需突出并易讀易理解。標簽位置根據標簽內容及其重要性進行確定,在保證用戶可視性前提下避免用戶觸碰,相鄰標簽之間留有空隙。標簽采用水平方向以便用戶快速閱讀。標簽關系指示能夠區分相關功能,必要時采用冗余設計。標簽固定保證標簽在醫療器械正常使用、清潔、維護過程中不會被移除,如使用粘結劑、螺栓固定。標簽耐久性保證標簽耐受磨損,至少在使用期限內持續有效,必要時永久有效,如采用蝕刻法等。標簽需在醫療器械用戶/用戶組中進行評估。
(二)設計要素
標簽內容的清晰度、一致性和簡潔性至關重要,用語、符號和縮寫等信息需與醫療器械部件、說明書、用戶培訓材料保持一致。用語能夠準確傳達意圖,指示清晰明確,盡量簡短,避免使用不常用的術語,符號和縮寫符合常識慣例。為避免混淆,不宜將相似用語或縮寫用于不同功能。
在特定使用場景下,只有用戶能夠普通識別并理解符號含義方可使用符號。符號需是唯一的,并可彼此區分,盡量使用相關標準所規定的符號,若使用標準未規定的符號需要在說明書中予以定義。用于傳達重要信息的符號需評估。
易讀性是設計重點,尤其是對可用于多個使用環境的醫療器械。字體類型、尺寸、對比度、印刻樣式均會影響易讀性,也需考慮照明條件、觀察距離與角度等因素影響。最好使用清晰簡單的字體類型,字符與背景具備高對比度,用戶若為非專業人員盡量使用大號字體。易讀性需在最差情況下進行評估,涵蓋全部預期使用環境。
編碼有助于用戶快速、準確識別醫療器械部件或特性,可通過標簽的尺寸、形狀、位置、顏色進行編碼,同時關注編碼的數量要求和差異性,重要信息采用冗余編碼。尺寸編碼可用于區分信息重要性以及信息分組,形狀編碼可用于關聯同類部件,位置編碼可用于同一功能組所含部件的關聯。顏色編碼慎用,需要采用冗余編碼,可依據常識慣例進行顏色編碼,顏色保證一致性和高對比度,數量不宜過多,并考慮照明條件的影響。
管路(含液路、氣路等)可使用箭頭、線條、顏色等方式進行標識。起點與終點標識位置與管路實際位置相匹配,箭頭清晰表明流動方向,線條不能重疊,相同物質使用同一顏色標識,相同顏色的線條避免平行繪制,線條與背景具備高對比度。
大型醫療器械需要考慮標簽分層設計,通常依據系統、子系統、部件的層級,以標簽尺寸逐級減少的方式進行分層設計。
九、包裝
(一)通用考量
包裝是醫療器械設計開發易被忽略的環節,經常置于設計開發最后階段。包裝設計若能充分考慮人因設計要求并盡早開展,可有效提高醫療器械使用的安全有效性。
包裝設計同樣需要基于用戶、使用環境予以考慮。醫務人員、患者在能力、知識、經驗、培訓以及對包裝的認識、操作等方面存在較大差異,同理醫療場合和家庭場合的環境條件也存在較大差異,特別是無菌環境與非無菌環境,因此包裝設計需要考慮用戶、使用環境的差異,必要時采用不同設計方案。醫療器械若含有多個用戶組并用于多個使用環境,包裝設計需要涵蓋全部用戶組和使用環境的設計要求。
此外,包裝設計還需考慮再包裝、運輸包裝的要求,以及內包裝與外包裝、總包裝與分包裝的差異。
(二)設計要素
包裝設計除了考慮包裝材料、包裝方式、包裝評估等因素之外,還需考慮以下設計要素:
包裝開封需要基于用戶上肢能力,盡量實現單手操作和避免使用輔助工具,復雜或特殊包裝需清晰明確標示開封步驟,開封過程保證內部物品的完整性,防止意外觸發運行,開封后保持開放狀態,內部物品易于取出。開封不能傷害用戶,用力開封避免內部物品飛出,無菌醫療器械避免破壞無菌環境。
有些醫療器械使用前需要用戶組裝,或者需要按照特定順序組裝。此時包裝外面需列明醫療器械全部組件,開封后全部組件清晰可見,在顯著位置明示組裝順序,盡可能多提供組裝提示,組裝操作與用戶基礎能力相匹配。患者使用的醫療器械避免組裝,若無法避免盡量簡化操作,并明示操作步驟和要求。
包裝標簽需突出重要信息并按重要程度排序,采用大號、高對比度的字體與符號,所用術語符號符合用戶預期及法規標準要求,避免使用形似、音似的用語。明示運輸、存儲的環境條件限制,明確安全操作要求,若適用明確所需的個人防護用具。主機與耗材若分開單獨包裝,需要考慮二者的包裝關聯性。
包裝標識可采用條形碼等識別碼,根據法規要求使用醫療器械唯一標識(UDI)。可結合包裝的顏色、尺寸、形狀等信息進行標識,確保用戶均能理解包裝標識含義。
對于無菌醫療器械,包裝需明示無菌、所用滅菌方法、開封環境條件、完整性檢查、包裝破損切勿使用等信息,特別是對一次性使用無菌醫療器械。無菌醫療器械需易于從無菌屏障系統中以無菌方式取出,無菌屏障系統需保證開啟位置易于識別且易于開啟,并在開啟過程中不污染及損壞無菌醫療器械。此外,還需考慮包裝與滅菌方法的關系。
很多醫療器械需要在未開封或運輸包裝狀態下存儲,包裝的尺寸和形狀需與存儲空間相匹配。
十、文化差異
(一)通用考量
對于預期在國際市場銷售的醫療器械,注冊申請人需要考慮文化差異問題,原因在于文化差異較大會增加錯誤使用可能性。文化差異主要受國家、文化、用戶特征等因素影響,值得注意的是同一國家可能存在多種文化,多個國家可能擁有同一文化。
國家因素需要考慮法規、語言文字、計量單位制等方面差異。不同國家醫療器械法規要求不同,相應要求均需符合。不同國家語言文字也不同,母語能夠幫助用戶更好使用醫療器械,因此用戶接口需要提供多語言選擇,同時考慮拼寫、發音、語法、閱讀方向、多音字、多義字、習語等差異影響。不同國家計量單位制亦不同,如公制、英制、美制等,需要考慮單位換算、顯示格式等問題。
文化因素需要考慮技術環境、使用環境、社會關系、職業傳統等方面差異。技術環境包括新技術接受程度、同類產品使用情況、電源與氣源質量等。使用環境包括國家的氣候、海拔、空氣質量、交通運輸等宏觀環境以及使用場所的潔凈度、照明、工作空間等微觀環境。社會關系包括權力等級、個人主義與集體主義傾向、處世態度等。職業傳統包括組織形式、工作流程、職責等。
用戶特征因素需要考慮人口統計學、人體測量學、價值觀念、用戶偏好、警示提示方式、顏色符號含義、知識背景、學習風格等方面差異。不同國家的人口統計學、人體測量學數據均不同,需要考慮用戶人群覆蓋范圍。不同國家的價值觀念、用戶偏好、警示提示方式、顏色符號含義可能相反,需要考慮采用多型號規格設計。知識背景和學習風格會影響用戶使用醫療器械的熟練程度,需要考慮說明書的設計要求。
(二)設計要素
硬件接口需要根據用戶人體測量數據考慮工作空間、醫療器械及其控制裝置、連接裝置等部件的尺寸。輸入輸出需要方便人機交互,特別要考慮多語言要求。接口結構需要考慮職業傳統的差異,國家不同用戶組可能也不同,需要最大程度滿足全部重要需求。工作流程需要考慮用戶的語言特點和工作習慣。
軟件用戶界面用語需要由專業醫學翻譯人員和具有醫療器械使用經驗的人員共同編譯,同時考慮顯示分辨率、字符寬度、關鍵信息、閱讀方向、顯示格式、符號、顏色、法規等要求。對于預期在中國市場銷售的醫療器械,其軟件用戶界面多語言選項是否包含中文取決于風險管理結果。
醫療器械技術規格受各國醫療傳統、使用偏好、法規的影響,如同一國際標準轉化為各國國家標準時常存在國家差異,因此技術說明書需要考慮文件類型、格式以及多語言要求。
售后服務需要考慮地理、時間、人員等條件限制,可采用本地化策略,提供遠程支持,根據用戶學習風格使用當地語言進行用戶培訓。